Автор: Фидель Субботин, Академик АМТН, Профессор РАЕ, Doctor of science, honoris causa, кандидат медицинских наук.
Содержание:
- Введение
- Механизмы формирования отражённой боли при МФБС
- Причины возникновения отражённой боли при МФБС
- Анатомические основы отражённой боли при МФБС
- Физиологические и нейрофизиологические механизмы
- Морфологические изменения при МФБС и их роль
- Биомеханические и функциональные аспекты отражённой боли
- Заключение
- Список литературы
Введение
Миофасциальный болевой синдром (МФБС) – это распространённое хроническое болевое состояние, связанное с наличием так называемых триггерных точек в скелетных мышцах. Триггерная точка (ТТ) представляет собой гиперраздражимый узелок в напряжённом мышечном пучке, надавливание на который вызывает локальную боль и характерное распространение боли вдаль от самого узелка. Такое явление распространения боли называется отражённой болью.
Отражённая (референтная) боль – это боль, ощущаемая в области, отдалённой от первичного очага поражения или раздражения. В контексте МФБС – это боль, возникающая в зоне, удалённой от самой триггерной точки, зачастую в характерном для данной мышцы паттерне. Наличие отражённых болей является одним из кардинальных признаков активных триггерных точек и миофасциального болевого синдрома в целом [1].

Важно отметить, что МФБС – нозологически отличается от невропатической боли (боли, вызванной повреждением нервной системы). Миофасциальная боль возникает в мышце (периферический ноцицептивный источник), тогда как невропатическая связана с повреждением нервов или центральных структур [2].
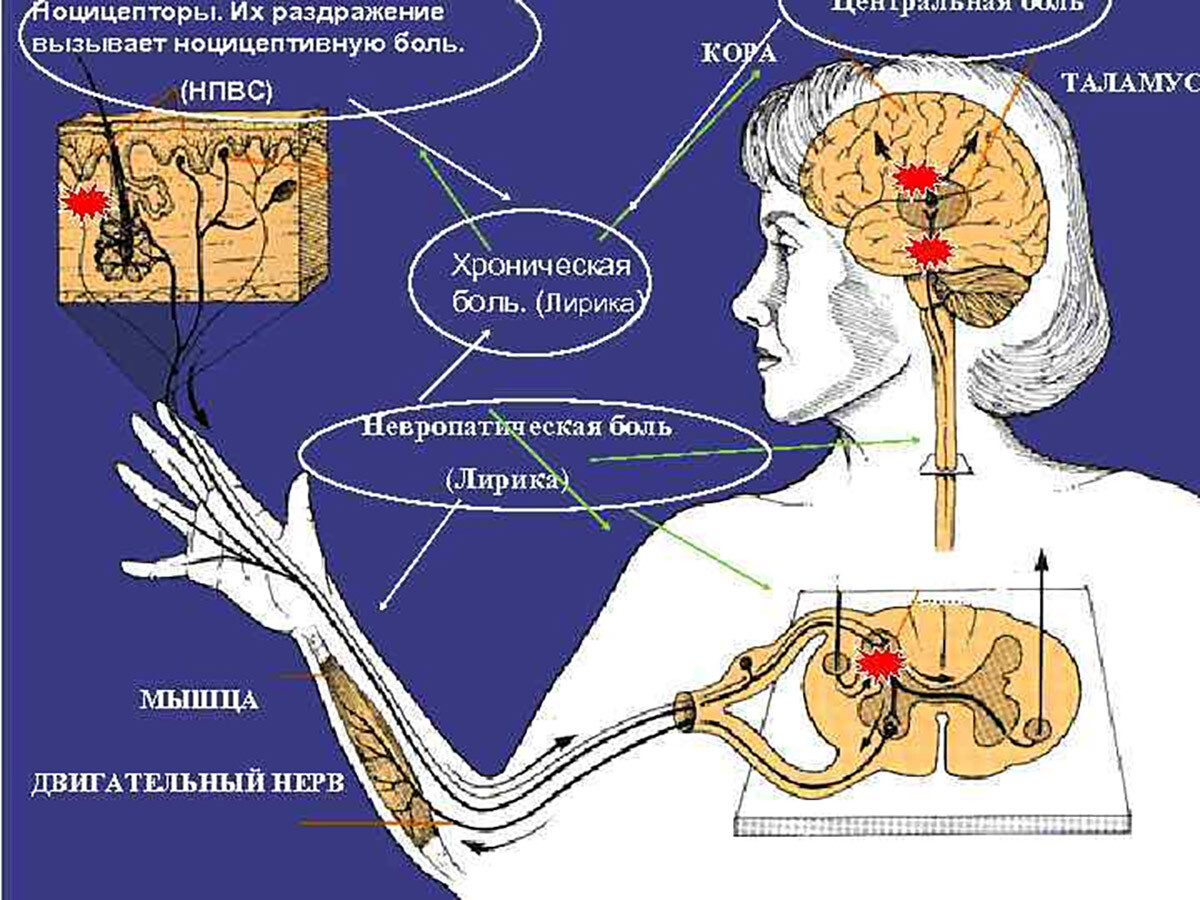
Тем не менее, при МФБС могут наблюдаться сложные изменения в нервной системе, приводящие к усилению и расширению болевых ощущений. Современные исследования показывают, что при длительно существующих триггерных точках боль может приобретать централизованный характер – формируется феномен центральной сенситизации (повышенной возбудимости нейронов центральной нервной системы) [1]. Это лежит в основе отражённой боли, когда изолированный очаг в мышце вызывает широко распространённые боли и неврологические проявления.
Механизмы формирования отражённой боли при МФБС
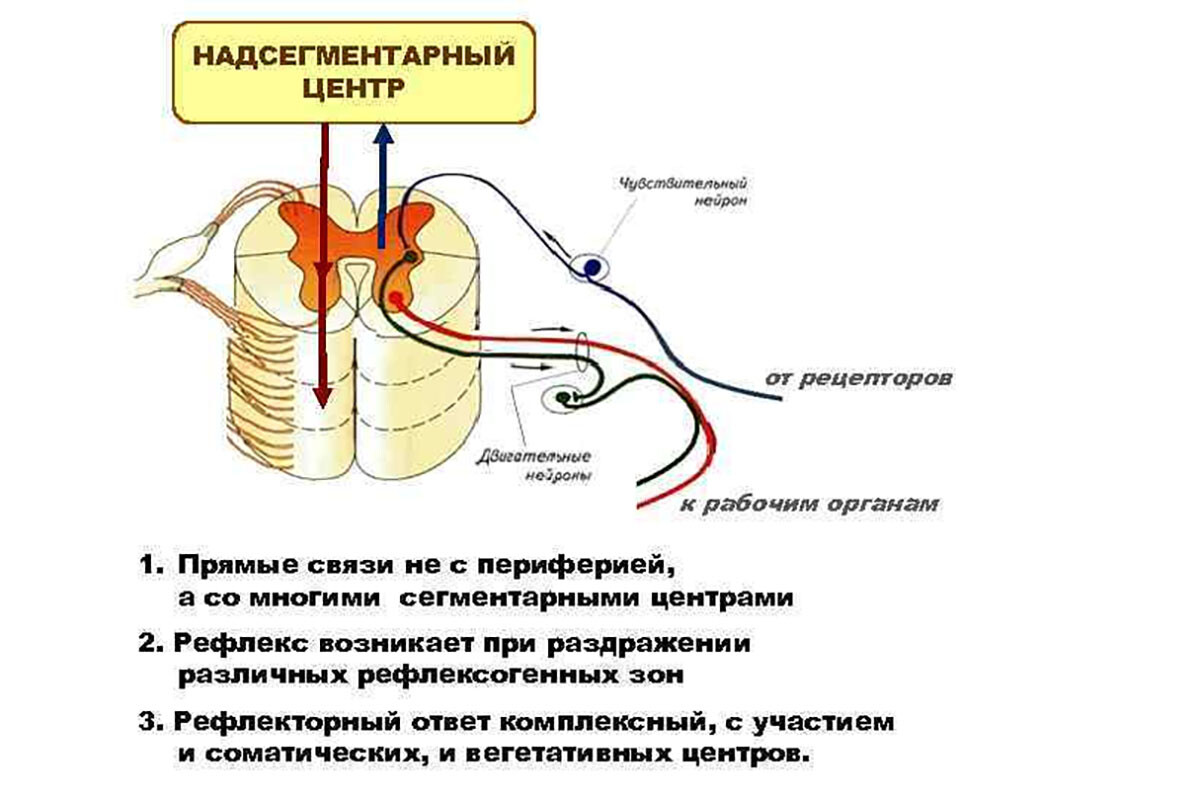
Отражённая боль при миофасциальном синдроме рассматривается как результат сочетания периферических и центральных механизмов. С одной стороны, триггерные точки являются периферическим источником ноцицептивных импульсов, постоянно генерируя болевые сигналы в центральную нервную систему [1]. С другой стороны, сами ощущения отражённой боли формируются за счёт центральной обработки этих сигналов на уровне спинного мозга и выше.
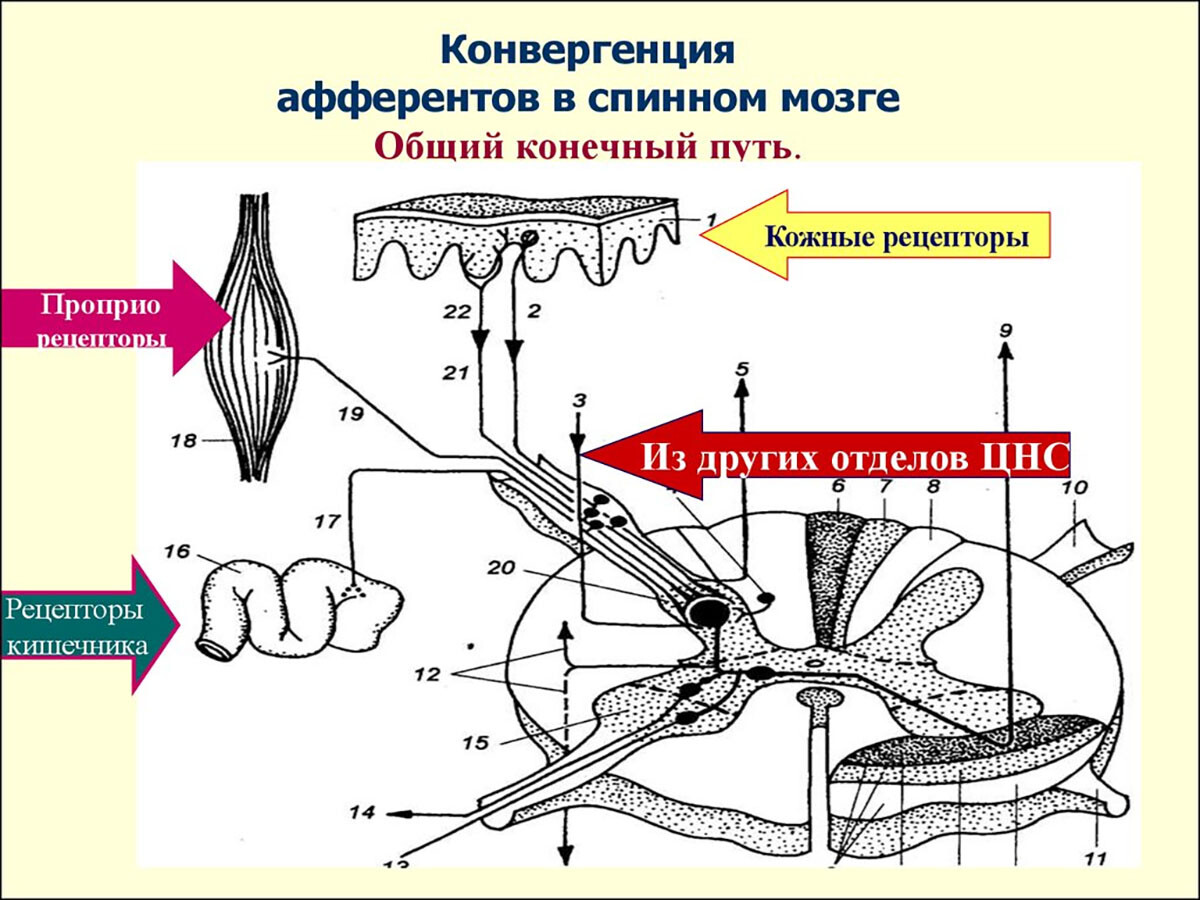
Важным механизмом является феномен конвергенции афферентов: множество чувствительных волокон от разных структур сходятся на вторичных нейронах спинного мозга, передающих сигнал боли в головной мозг. Если один такой нейрон получает импульсы и от мышцы, и от отдалённой области кожи или других тканей, головной мозг может «спроецировать» боль не только в исходную мышцу, но и в другие зоны, связанные с тем же сегментом спинного мозга [3].
Проще говоря, несколько периферических сенсорных волокон конвергируют на одном нейроне восходящего пути, и при сильной активации мышечных ноцицепторов боль ощущается также в области, обслуживаемой соседними входами – как будто произошла «перекрёстная телефонная линия» в нервной системе [4].
В классической теории конвергенции и проекции боль отражается в отдалённую зону из-за того, что нервная система не различает точно источник импульсов при их спинальной конвергенции. Например, триггерная точка в мышце, иннервируемой спинальным сегментом C5, часто вызывает отражённую боль в области, соответствующей дерматомам и миотомам сегмента C5. Таким образом, паттерн отражённой боли нейроанатомически обусловлен и соответствует зонам периферической иннервации: боль из мышцы передаётся на кожу или другие мышцы того же сегмента через центральные нейронные связи.
Ключевую роль играет сенситизация нейронов спинного мозга. Постоянный поток импульсов от активной триггерной точки приводит к повышенной возбудимости вторичных нейронов заднего рога спинного мозга – они становятся гиперчувствительными (это и называется центральной сенситизацией). В норме некоторые синаптические связи в спинном мозге могут быть «тихими» (неэффективными), то есть импульсы от мышцы не вызывают ощущения боли в отдалённой области. Однако при сенситизации эти ранее неактивные пути становятся активными, вовлекая новые зоны ощущений.
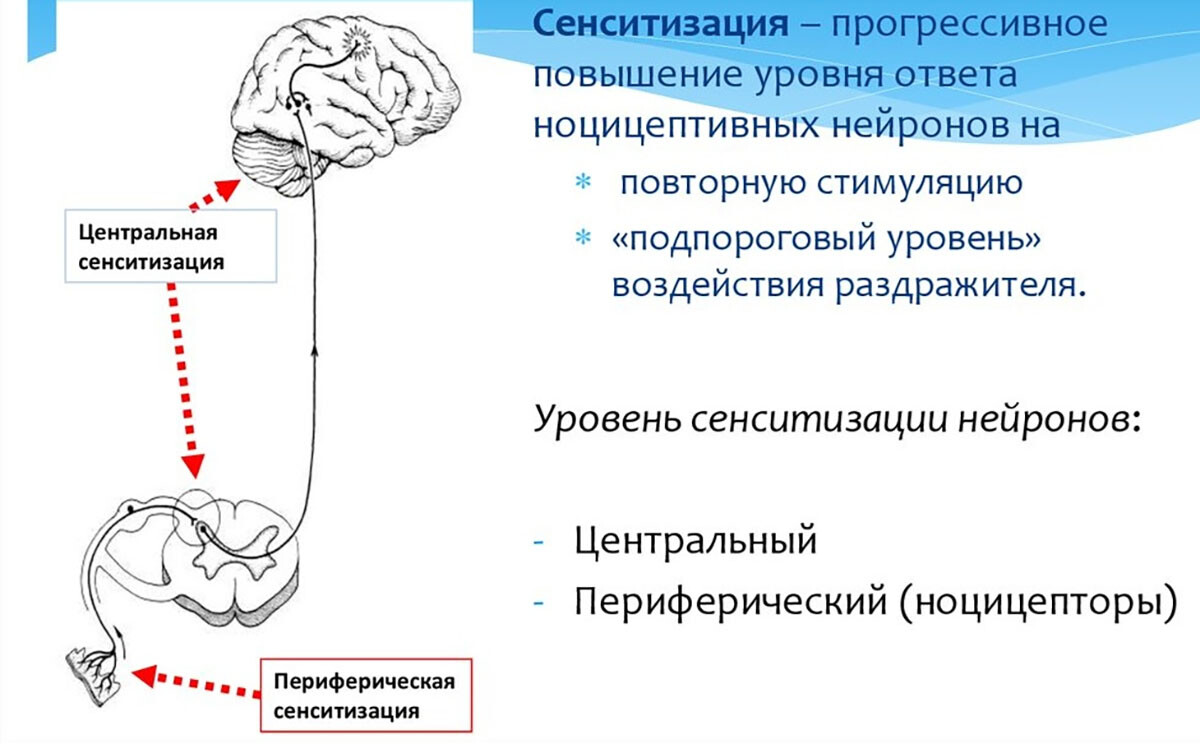
По сути, постоянная бомбардировка ноцицептивными стимулами «разбудит» спинальные нейроны, которые ранее не реагировали, что и приводит к появлению боли в рефлексогенных зонах вдали от источника. S. Mense в 2010 г. предположил, что латентные (скрытые) триггерные точки способны вызывать отражённую боль, когда за счёт сенситизации «просыпаются» обычно неактивные синаптические связи в спинном мозге [3].
В экспериментальных условиях показано, что повторяющееся раздражение мышцы (например, гипертоническим раствором) приводит к расширению зоны ощущаемой боли и снижению порога боли – прямое свидетельство развития центральной сенситизации [3].
Кроме того, вегетативная нервная система и нисходящие пути модуляции боли тоже влияют на выраженность отражённой боли. Исследования указывают, что центральная сенситизация, породившая отражённую боль, может поддерживаться повышенной симпатической активностью и одновременным снижением эффективности нисходящих тормозных систем боли.
Проще говоря, стресс и активация симпатической нервной системы способны усилить и расширить зону отражённой боли, а дефекты естественной системы обезболивания (например, при хроническом болевом синдроме) способствуют закреплению этого феномена
Наблюдения показывают [3], что в области отражённой боли у пациентов с триггерными точками может отмечаться усиленный кровоток (вазодилатация), что также связывают с рефлекторным симпатическим влиянием. Все эти центральные механизмы в совокупности объясняют, почему при надавливании на небольшой болезненный узелок в мышце может возникать значительная боль вдали от него – спинной мозг и мозг трактуют усилившийся поток импульсов как идущий и из соседних областей.
Таким образом, механизм формирования отражённой боли при МФБС включает:
- периферическую сенситизацию в самой триггерной точке (генерация избыточных болевых импульсов);
- конвергенцию афферентных путей от мышцы и других тканей в спинном мозге;
- центральную сенситизацию этих сегментарных нейронов, приводящую к расширению зоны проекции боли.
Отражённая боль носит центральный характер, хотя и инициируется периферическим раздражителем
Причины возникновения отражённой боли при МФБС
Непосредственной причиной возникновения отражённой боли при миофасциальном синдроме является присутствие активной триггерной точки, посылающей ноцицептивные сигналы. Активная ТТ отличается от латентной тем, что вызывает спонтанную боль (часто отражённую) даже без надавливания. При надавливании же практически любая триггерная точка способна воспроизвести характерный рисунок отражённой боли.Таким образом, триггерная точка – пусковой механизм отражённой боли.

Если ТТ ликвидировать (например, терапевтической инъекцией или растяжением), то и отражённая боль обычно исчезает. Это подтверждается тем, что эффективное лечение триггеров уменьшает проявления центральной сенситизации и связанных с ней отражённых болей.
Обратно, если создать искусственно болевой очаг в мышце (например, гипертонической инъекцией), можно спровоцировать отражённую боль у здорового человека [4] – т.е. причинно-следственная связь прослеживается явно.
Но почему вообще формируются триггерные точки, вызывающие МФБС?
Современные представления указывают на многофакторную природу. Основные причины и факторы, приводящие к развитию триггерных точек и, как следствие, отражённых болей:
Острая травма или микротравматизация мышцы.
Растяжения, ушибы, перенапряжение мышечных волокон могут запустить локальное повреждение мышечных структур. Повторяющиеся микротравмы и перегрузка отдельных мышц (например, вследствие хронически неправильной позы или монотонной работы) – один из ключевых этиологических факторов МФБС. Травма инициирует каскад локальных изменений: повреждённые мышечные волокна и моторные концевые пластинки начинают функционировать аномально, что может приводить к формированию стойкого очага напряжения – триггерной точки.
Хроническое мышечное перенапряжение и статическая нагрузка.
Длительное напряжение мышцы (например, при статической позе за компьютером, работе стоя, частом поднятии тяжестей) приводит к усталости одних и тех же групп мышечных волокон. Существует концепция «принцип Золушки», согласно которой при длительной малой нагрузке одни и те же мышечные волокна (тип I, выносливые, т.н. «волокна Золушки») постоянно активны и не успевают расслабиться, что ведёт к их микроповреждениям и энергетическому истощению. Это создаёт предпосылки для образования триггерных точек именно в хрононагруженных мышечных пучках. Например, у офисных работников часто формируются ТТ в верхней трапециевидной мышце от постоянного статического напряжения плечевого пояса.
Нарушение двигательных стереотипов, осанки.
Сколиоз, кифоз, укорочение конечности, неправильная осанка или походка – всё это ведёт к неравномерной нагрузке на мышцы. Одни мышцы перегружаются, другие компенсаторно перенапрягаются. В перегруженных мышцах могут появляться триггерные точки как реакция на хронический стресс и микроповреждения. Например, при смещении центра тяжести тела (как при сколиозе) паравертебральные мышцы испытывают постоянный перекос нагрузки, что способствует МФБС.
Психоэмоциональный стресс и мышечная гипертонус.
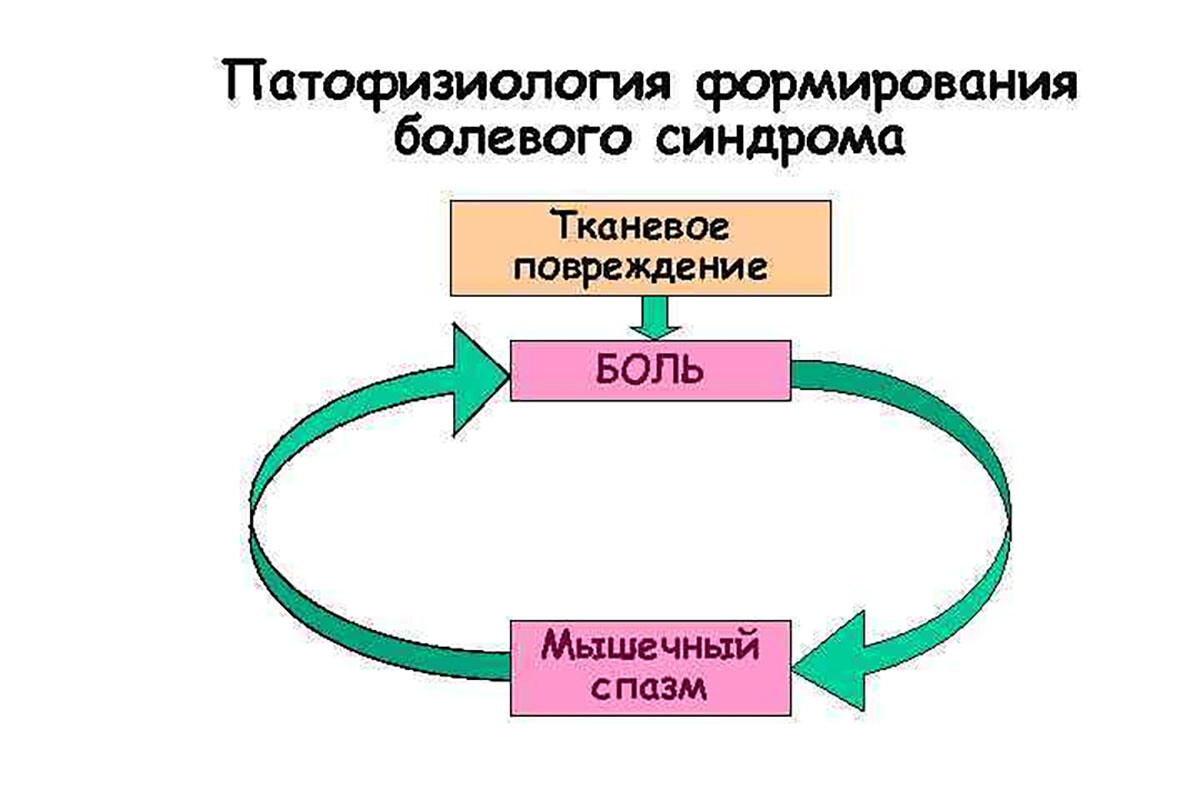
Эмоциональный стресс нередко отражается на мышечной системе в виде защитного повышения тонуса (мышечном напряжении). Известно, что при тревоге и стрессе люди склонны непроизвольно поднимать плечи, сжимать челюсти и т.д. – эти постоянные напряжения могут вызвать формирование триггеров. Возникает своего рода порочный круг: стресс вызывает спазм мышц, появившиеся болевые ощущения усиливают стресс, что ещё больше увеличивает мышечный спазм. Таким образом, психологические факторы через нервно-мышечные механизмы способствуют МФБС.
Сопутствующие заболевания опорно-двигательного аппарата.
Дегенеративные изменения позвоночника (остеохондроз, протрузии, радикулопатии) могут провоцировать формирование триггерных точек. Например, при шейной радикулопатии у 50% пациентов находят активные ТТ в мышцах, иннервируемых поражёнными корешками. Раздражение нервного корешка приводит к дисфункции соответствующих мышц (частичный денервационный гипертонус), что создаёт триггерные точки. Некоторые авторы даже выдвигали радикулопатическую теорию МФБС, по которой триггерные точки рассматриваются как вторичное явление при корешковом синдроме. Хотя эта теория не объясняет все случаи, в ряде ситуаций (особенно у пожилых с радикулопатиями) устранение компрессии нерва приводит и к исчезновению связанных с ним миофасциальных болей [3].
Другие триггерные точки – феномен «ключевых» и «спутниковых» триггеров.
Активная триггерная точка в одной мышце может вызывать отражённую боль и рефлекторное напряжение в другой мышце. Со временем в этой второй мышце тоже может сформироваться собственная триггерная точка – так называемая вторичная или спутниковая ТТ. Например, первичная ТТ в большой ягодичной мышце может рефлекторно поддерживать болевое напряжение в поясничных мышцах, где образуются вторичные ТТ. Ликвидация первичной («ключевой») точки часто приводит к исчезновению и спутниковых. Таким образом, одни триггерные точки могут порождать другие, поддерживая распространённые боли.
Соматические заболевания и метаболические нарушения.
Общие воспалительные заболевания, дефицит некоторых микроэлементов (магния, железа), гормональный дисбаланс, болезни щитовидной железы – всё это может снижать порог возникновения мышечной усталости и способствовать хронической боли в мышцах. Такие состояния не являются прямой причиной триггерных точек, но создают благоприятный фон (снижение порога болевой чувствительности, плохое восстановление мышечных тканей), на котором МФБС легче развивается.
Резюме
Суммируя, причина отражённой боли при МФБС – это наличие в мышце патологического очага (ТТ), возникшего вследствие перегрузки, травмы или иных факторов, и генерирующего болевые импульсы.
Эти импульсы через механизмы спинальной конвергенции вызывают проекцию боли в другие зоны. Элиминация причинных факторов (разгрузка мышцы, лечение травмы, коррекция осанки, уменьшение стресса) и деактивация триггерных точек приводит к уменьшению или исчезновению как локальных, так и отражённых болей.
Анатомические основы отражённой боли при МФБС
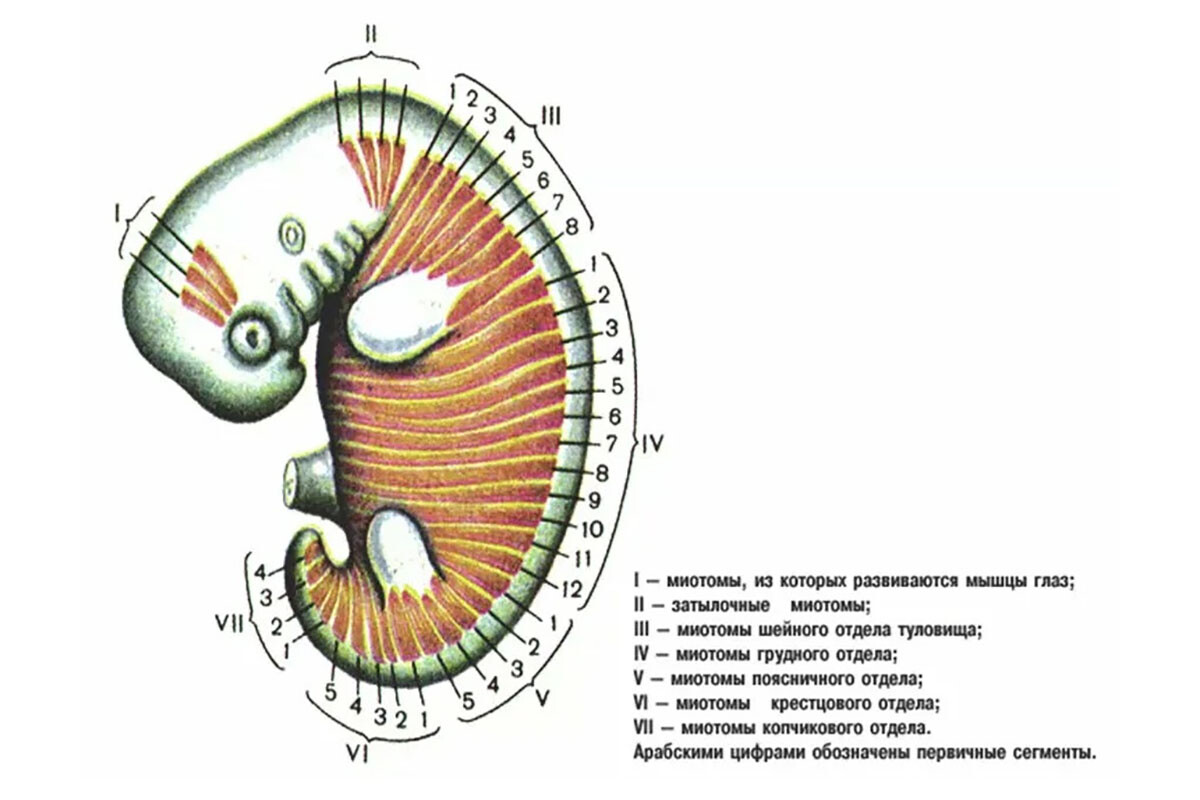
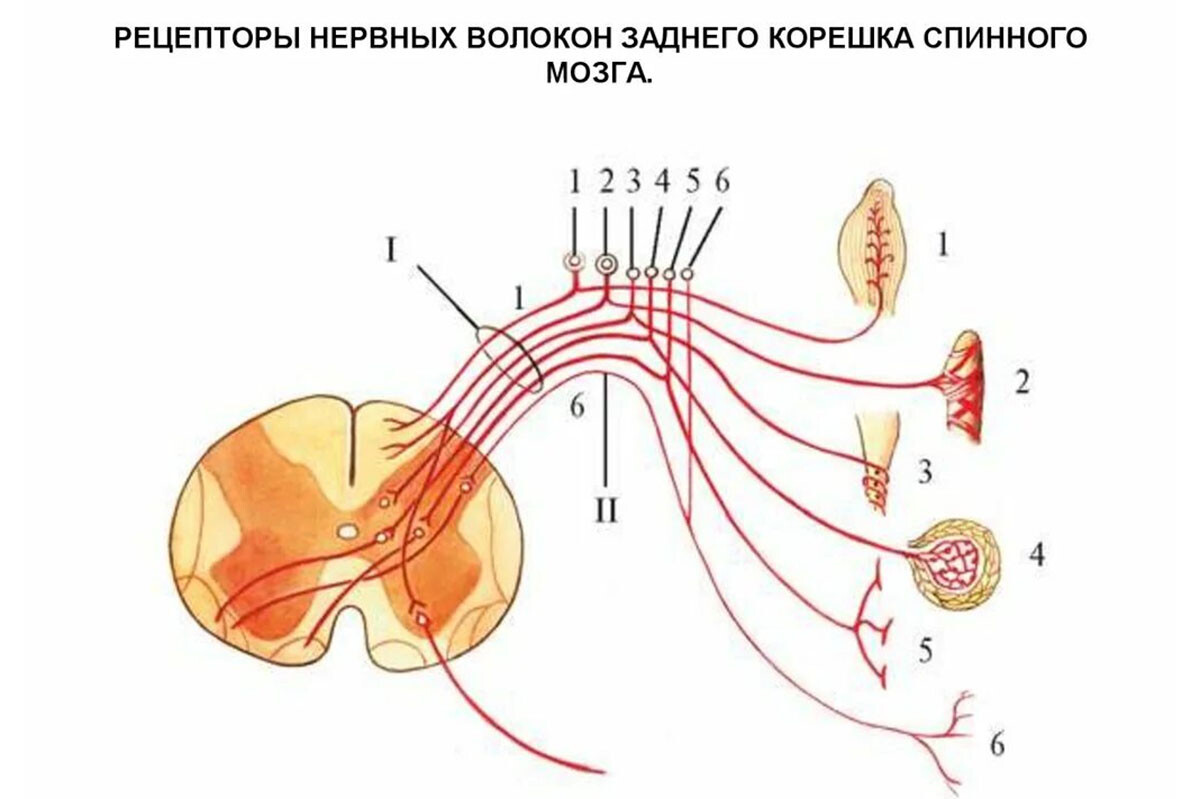
Анатомия нервной системы обеспечивает предпосылки для феномена отражённой боли. В основе лежит сегментарная организация иннервации. Ещё на эмбриональном этапе развития закладываются сомиты – сегменты, дающие начало мышцам (миотом), коже (дерматом) и скелету (склеротом) определённого уровня [5]. Каждый сегмент спинного мозга получает чувствительные волокна от соответствующего дерматома, миотома и склеротома. Поэтому в зрелом организме мышцы, кожа и кости одного сегмента имеют общую сегментарную иннервацию. Например, пятый шейный сегмент спинного мозга иннервирует определённые мышцы плечевого пояса, участок кожи на внешней поверхности плеча (дерматом C5) и соответствующие суставно-связочные структуры.
В спинном мозге афферентные (чувствительные) нейроны от кожи, мышц и глубоколежащих тканей сходятся на вторых нейронах (интернейронах и проекционных нейронах) заднего рога. Многие из этих вторичных нейронов являются нейронами широкого динамического диапазона (WDR), способными принимать сигналы от разных типов рецепторов – как от кожных, так и от мышечных (ноцицептивных, механорецепторов). Такое сходство обеспечивает интеграцию сигналов, но и приводит к эффекту «перекрёста проводов»: при чрезмерной активации мышечных болевых афферентов нейрон может интерпретировать сигнал как исходящий и от кожи тоже.
Конвергенция афферентов – ключевой анатомический принцип, объясняющий отражение боли.
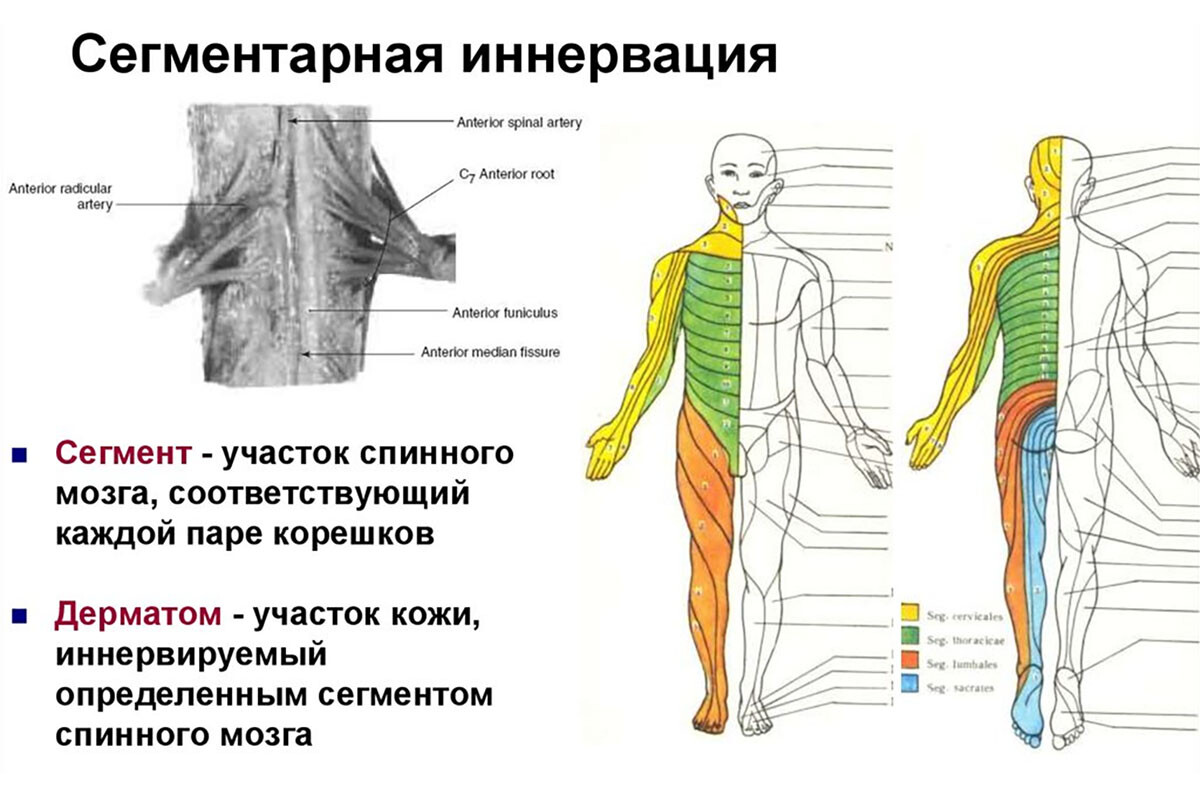
Следовательно, анатомический субстрат отражённой боли находится в спинном мозге. Именно на уровне сегментарных нейронов происходит «переключение» и перераспределение болевой импульсации. При сенситизации сегмента вовлекаются все структуры данного сегмента. Так, если сегмент спинного мозга становится гиперактивным из-за постоянных импульсов от мышцы, то боль начинает ощущаться и в соответствующем дерматоме и склеротоме.
Как образно отмечал ряд исследователей, «когда болит мышца, начинает болеть и кожа, и надкостница того же сегмента» [5]. Это и есть проявление сегментарной (отражённой) боли: например, триггерная точка в поясничной мышце может вызывать болезненность кожи поясничной области или боли в крестцово-подвздошном сочленении из-за общей иннервации L5–S1 сегментов.
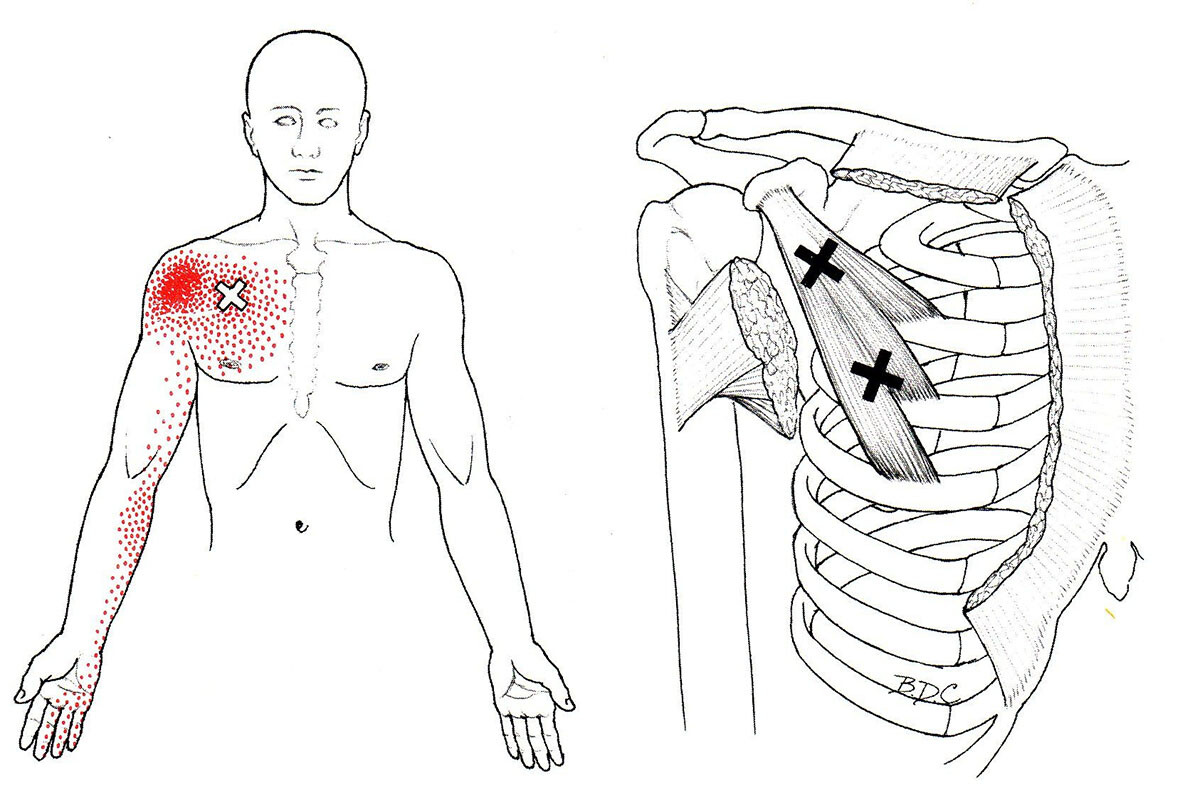
Конкретные карты отражённых болей, подробно описанные Дж. Тревелл и Д. Симонс, во многом совпадают с зонами сегментарной иннервации периферических нервов. Современные данные подтверждают, что паттерны отражённой боли нейроанатомически обоснованы и воспроизводимы.
То есть для каждой мышцы (триггерной точки) характерна своя зона отражения, соответствующая определённому нерву или корешку. Более того, при вовлечении нескольких сегментов могут наблюдаться комбинированные паттерны. Например, триггеры в мышцах, иннервируемых сегментами C5–C6, могут давать боль, распространяющуюся вниз по руке (дерматомы C5–C6) и вверх в шею (дерматомы тех же сегментов).
Помимо сегментарной организации, анатомическое расположение самой триггерной точки тоже влияет на характер отражённой боли. Локализация ТТ относительно нервных стволов и сплетений: если триггерная точка находится рядом с крупным нервным пучком, она может вызывать выраженную нейроваскулярную реакцию.
Например, триггер в малой грудной мышце может раздражать плечевое сплетение, имитируя нейрогенную боль в руке. Хотя при классическом МФБС нервы интактны, их соседство с напряжёнными мышцами анатомически объясняет часть симптомов (онемение, парестезии в зоне отражённой боли иногда связаны с ишемией нерва из-за мышечного спазма).
В сумме, анатомические механизмы отражённой боли – это (a) сегментарная общность иннервации мышц и отдалённых областей, и (b) пространственное расположение триггерных точек относительно нервных структур. Эти факторы создают «проводящую систему», по которой локальный мышечный очаг вызывает удалённые болевые ощущения.
Физиологические и нейрофизиологические механизмы
На физиологическом уровне отражённая боль при МФБС возникает вследствие комплекса процессов: периферической сенситизации в мышце, усиленной передачи ноцицептивных сигналов, пластических изменений в спинном мозге и нарушений систем контроля боли. Рассмотрим эти процессы подробнее:
1. Периферический ноцицептивный генератор в мышце (триггерная точка)
Триггерная точка характеризуется локальным патологическим состоянием мышечных волокон и нервных окончаний. Согласно интегрированной гипотезе триггерных точек (Travell & Simons), в основе формирования ТТ лежит дисфункция моторной концевой пластинки с избыточным выделением нейромедиатора ацетилхолина.
Чрезмерный выброс ацетилхолина в нервно-мышечном синапсе приводит к сустейнированной (длительной) деполяризации соответствующих мышечных волокон и их постоянному сокращению – образуется локальный мышечный спазм, «узелок» сокращённых саркомеров. Обнаружено, что в зоне триггерной точки повышено содержание ацетилхолина, норадреналина и серотонина, а pH понижен (более кислая среда) по сравнению с нормальной мышцей.
Постоянное сокращение вызывает локальную ишемию – сдавливаются капилляры, мышечным волокнам не хватает кислорода и энергии. Возникает «энергетический кризис», из-за которого нарушается работа кальциевых насосов: ионы Ca²⁺ остаются в саркоплазме, поддерживая сокращение.

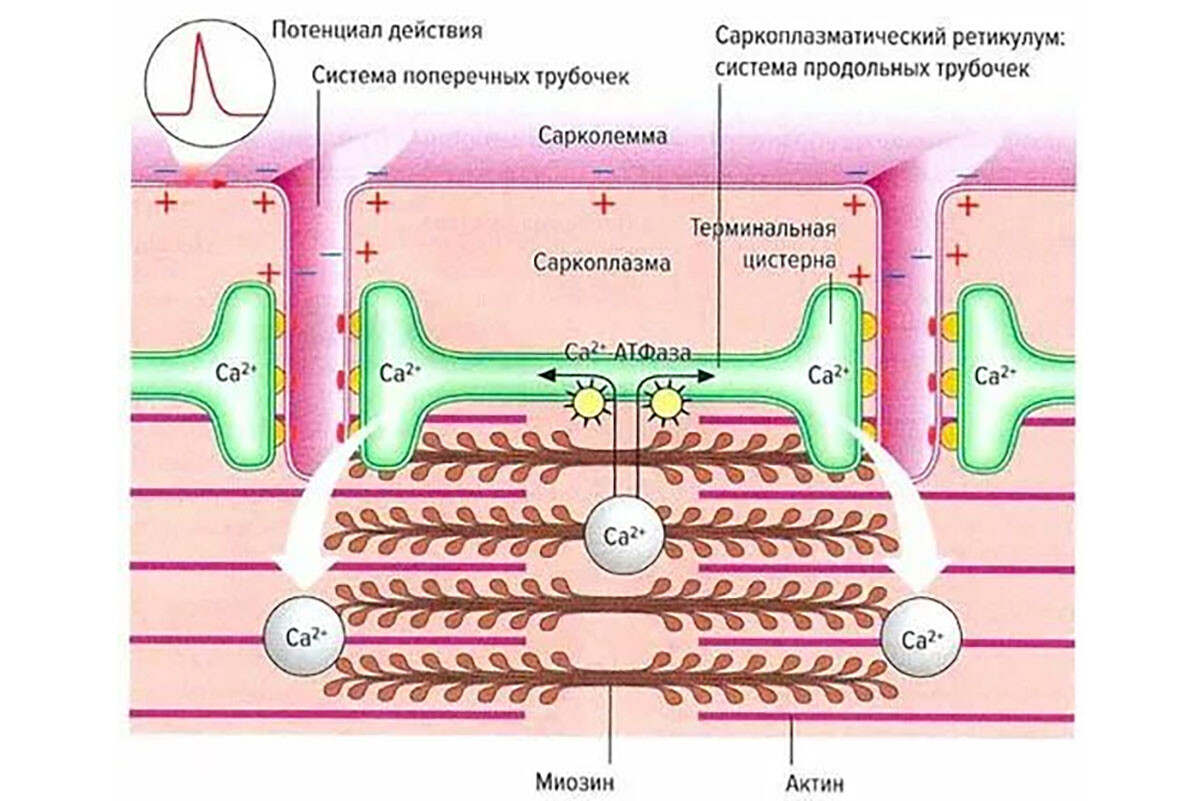
Эти вещества понижают порог возбудимости ноцицепторов – развивается периферическая сенситизация. В результате нервные окончания в триггерной точке начинают посылать импульсы даже при слабом раздражении (или спонтанно). В экспериментальных исследованиях действительно обнаружены повышенные концентрации множества провоспалительных и болевых медиаторов в зоне активных ТТ, причём чем активнее триггер, тем сильнее отклонения [5]. Одновременно сниженный pH усиливает активацию кислоточувствительных ионных каналов (ASIC) на нервных окончаниях, дополняя ноцицептивный стимул. Таким образом, триггерная точка становится генератором постоянных болевых сигналов в периферической нервной системе.
2. Проведение импульсов и спинальные рефлексы.
При интенсивной стимуляции эти нейроны начинают генерировать повышенную частоту импульсов вверх по спиноталамическому тракту, сигнализируя о боли. Одновременно на уровне спинного сегмента могут запускаться местные рефлексы: возбуждённые интернейроны заднего рога могут возбуждать α-мотонейроны переднего рога того же сегмента, вызывая дополнительное рефлекторное сокращение мышц в зоне иннервации. Это объясняет, почему сильное раздражение триггерной точки может приводить к рефлекторному спазму в близлежащих мышцах (усиление напряжения, локальный «рефлекс защитного закрепощения»).
Получается цикл: непрерывные импульсы от ТТ бомбардируют задний рог → возбуждаются мотонейроны переднего рога → происходит ещё большее напряжение мышечных волокон (как в самой поражённой мышце, так и в сегментарно связанных мышцах). Этот цикл может поддерживать и усугублять и локальную, и отражённую боль (поскольку усиливает периферический источник раздражения).
3. Центральная сенситизация (спинальная пластичность)
При продолжительной афферентной стимуляции в спинном мозге происходят адаптивные (но патологические) изменения. Нейроны заднего рога, особенно WDR-нейроны, входят в состояние легче возбуждаемости: возникает феномен wind-up (кумулятивного повышения отклика при повторяющихся стимулах) и долговременная потенциация синапсов.
Центральная сенситизация проявляется тем, что нейроны реагируют на прежние сигналы сильнее, а их рецептивные поля расширяются. Практически это означает появление гипералгезии (усиленного восприятия боли) и аллодинии (боль от обычно неболевых стимулов) в зоне соответствующего дерматома/миотома. Например, при сенситизации сегмента С5 кожа в зоне дерматома С5 становится болезненно чувствительной на касание (вторичная гипералгезия), а сама мышца – чрезмерно болезненна при давлении (первичная гипералгезия).
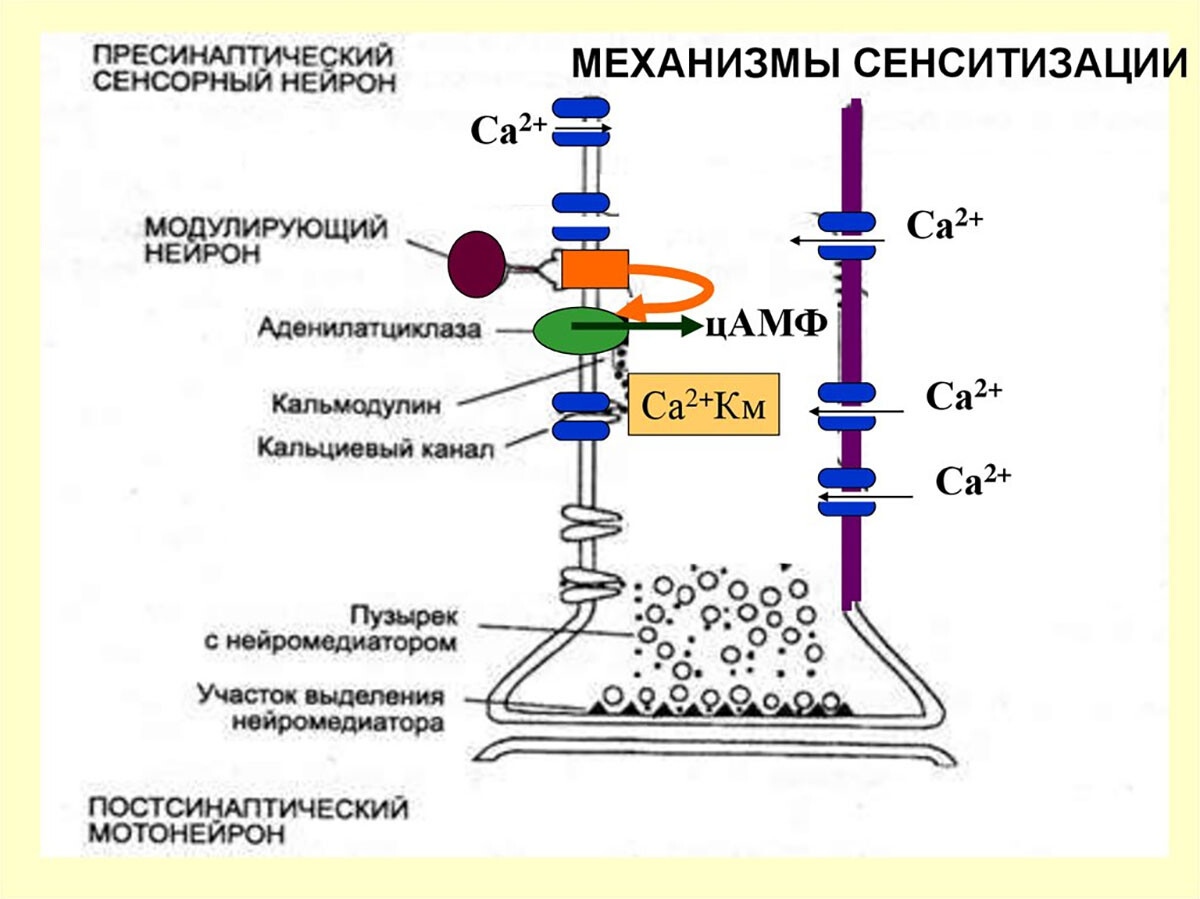
Центральная сенситизация объясняет, почему отражённая боль часто сопровождается зоной повышенной кожной чувствительности вокруг (пациенты отмечают, что кожа или соседние области «тоже болят»). Нейрофизиологические исследования показали, что длительная мышечная боль эффективнее вызывает такие патологические изменения в спинном мозге, чем кратковременная кожная боль.
Происходит перестройка работы нейронов: увеличивается выпуск возбуждающих нейромедиаторов (глутамат, субстанция P) в синапсах, снижается порог активации NMDA-рецепторов, вовлекаются глиальные клетки и воспалительные медиаторы центральной нервной системы – всё это поддерживает гипервозбудимость. Продолжительный ноцицептивный вход может привести к долговременным изменениям экспрессии генов, сенсорной обработке и структуре синапсов, – отмечают исследователи центральной боли [5].
То есть хроническая боль приводит к нейропластическим перестройкам: увеличивается число активных рецепторов, может возрастать ветвление дендритов, формироваться новые синаптические связи. Эти морфофункциональные изменения в ЦНС и закрепляют феномен отражённой боли – боль становится «рассеянной» и менее зависимой от текущих периферических стимулов.
4. Нарушение нисходящих систем контроля боли.
В норме организм обладает мощными системами подавления болевых импульсов на уровне спинного мозга (восходящие сигналы модулируются в стволе мозга и коре, существует система нисходящего торможения – серотонинергическая, норадренергическая, эндорфиновая).
У здорового человека кратковременная локальная боль редко приводит к широкой сенситизации, потому что включаются механизмы противодействия (например, феномен диффузного торможения ноцицепции – DNIC). Однако при хроническом болевом синдроме (как МФБС) часто выявляется дефицит нисходящего торможения.
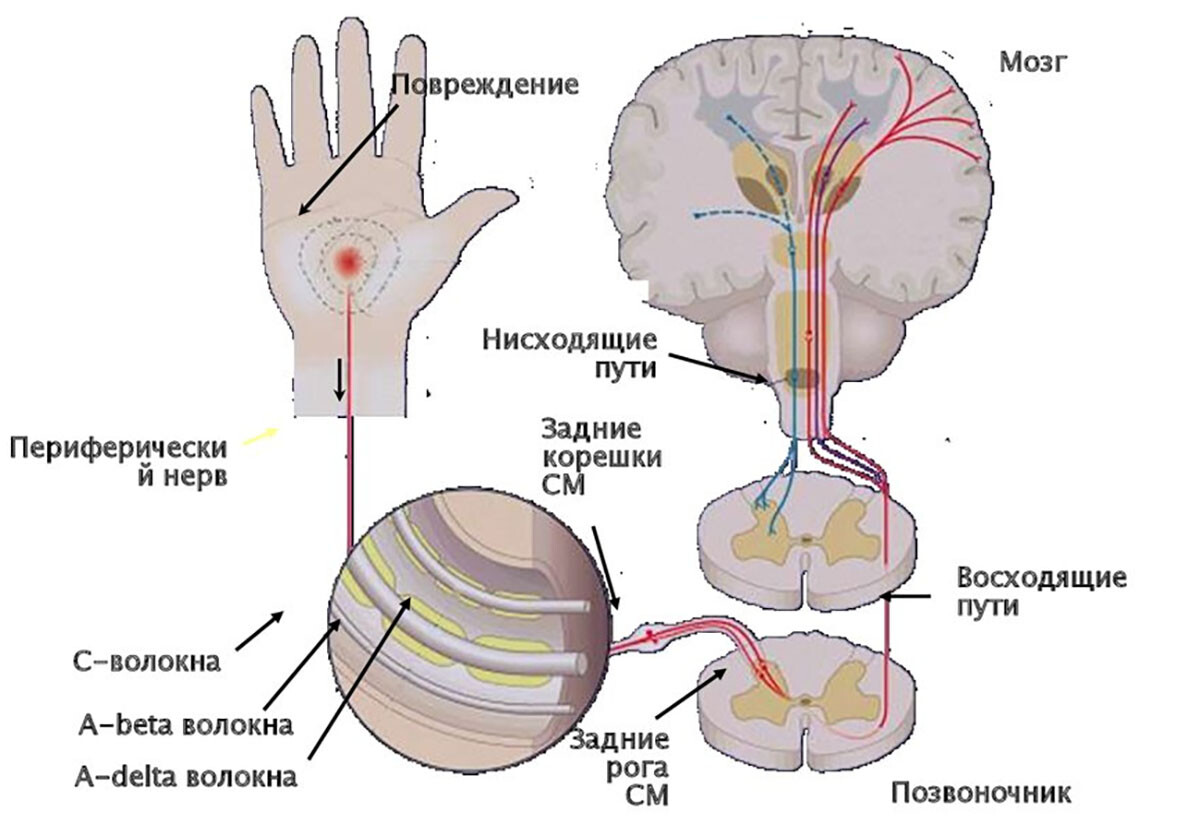
Стресс, депрессия, нарушения сна – все эти сопутствующие факторы ослабляют противоболевые системы. В результате болевые импульсы от триггерной точки беспрепятственно вызывают центральную сенситизацию. Кроме того, хроническая боль сама по себе истощает антиноцицептивные механизмы (постоянная нагрузка на них приводит к дисфункции). Это замыкает круг: боль → центральная сенситизация → ещё больше боли.
5. Роль симпатической нервной системы.
Усиленная симпатическая активность при стрессе или хронической боли способна усиливать ноцицепцию. Симпатические волокна иннервируют сосуды и могут опосредовать выброс катехоламинов, которые, в свою очередь, повышают чувствительность ноцицепторов.
Было показано, что в области отражённой боли у пациентов с МФБС наблюдается локальное расширение сосудов (несвойственное простому проекционному болевому синдрому) [3].
Это говорит о рефлекторной вегетативной реакции: болевые импульсы из сегмента способны запускать симпатический рефлекс, вызывающий изменение кровотока и, возможно, трофики тканей в зоне отражённой боли.
Считается, что симпатическая нервная система может усиливать центральную сенситизацию, создавая фон повышенной возбудимости нейронов. Одновременно она может вызывать такие сопутствующие симптомы, как потливость, изменение температуры кожи, которые иногда отмечаются в зонах отражённой боли (проявления дисфункции вегетативной нервной системы при хроническом боле).
Нейрофизиологические исследования подтверждают многие из описанных механизмов. Например, микродиализ активных триггерных точек показал локальное повышение концентрации субстанции P, CGRP, цитокинов и т.д. [6].
Также показано, что при существовании латентных триггерных точек в мышце наблюдается повышенная электрическая активность этой мышцы при обычных движениях и более быстрое её утомление. Это говорит о том, что даже без боли триггерная точка влияет на физиологию мышцы, а при переходе её в активное состояние (с болью) эти эффекты усиливаются и дополняются рефлекторными изменениями в ЦНС.
В целом, физиологический механизм отражённой боли можно представить как многоуровневый процесс: периферический источник (ТТ) генерирует импульсы → спинной мозг перерабатывает их, вовлекая соседние нейроны (конвергенция) и усиливая ответ (сенситизация) → формируется расширенная карта боли, поддерживаемая нарушением баланса тормозящих и возбуждающих влияний. Этот механизм подтверждается объективными измерениями (биохимическими, электрофизиологическими, нейровизуализационными) и составляет основу понимания МФБС.
Морфологические изменения при МФБС и их роль
При миофасциальном болевом синдроме происходят специфические морфологические изменения как в самих мышцах, так и, при длительном течении, в нервной системе. Эти изменения – материальный субстрат описанных выше функциональных нарушений.
Морфология триггерной точки (мышечные изменения)
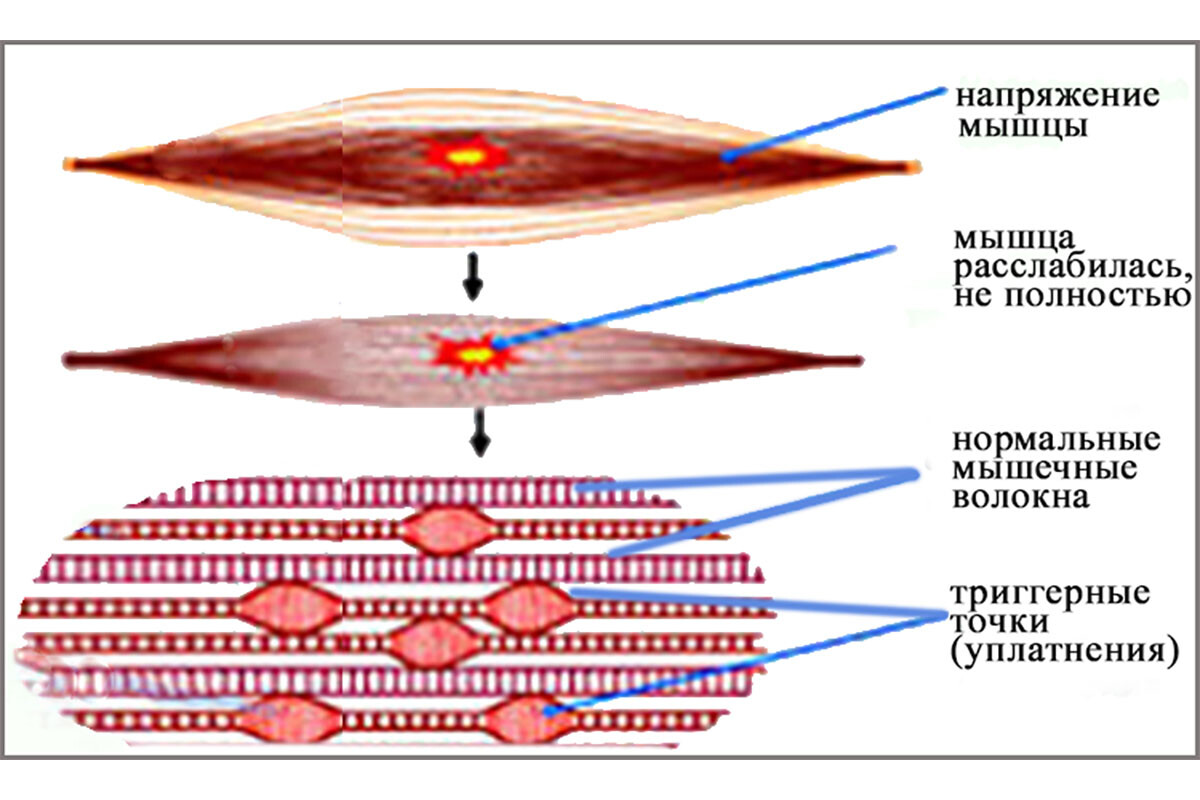
Триггерные точки формируются в скелетных мышцах и представляют собой локальные участки напряжения мышечных волокон. При пальпации ТТ ощущается как плотный болезненный узелок или тяж в мышце.
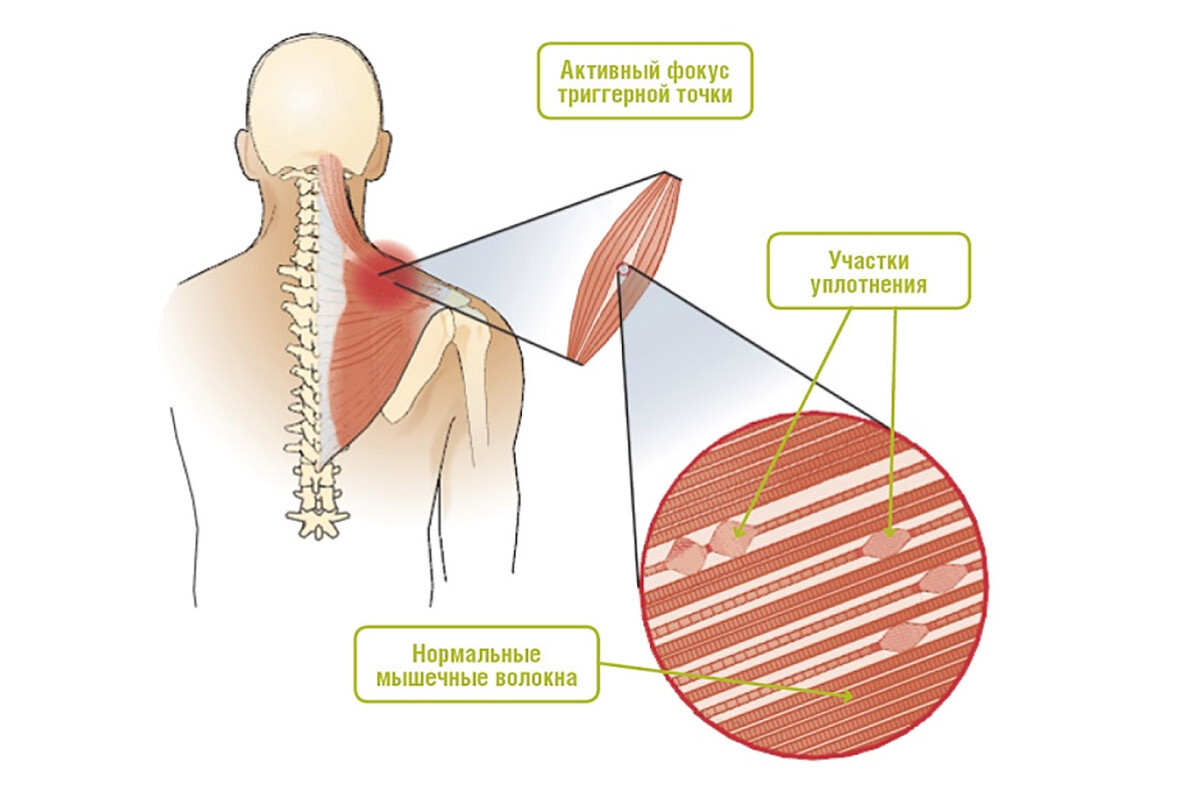
Микроскопически в этой зоне наблюдаются укороченные саркомеры (спазмированный участок) в ряде волокон, тогда как соседние участки тех же волокон могут быть перерастянуты – это так называемая «поломка саркомерной решётки», описанная Симонс. Электронно-микроскопические исследования выявляли очаги контрактуры мышечных волокон с накоплением митохондрий, дегенеративными изменениями в некоторых фибриллах – признаки локального перегрузочного повреждения.
С помощью современных методов визуализации, например, ультразвуковой эластографии и резонансной эластографии, было подтверждено, что участки мышцы с триггерными точками имеют бóльшую жёсткость по сравнению с нормальной тканью [3]. Тугой тяж демонстрирует пониженную вибрационную амплитуду и изменённый кровоток (высокая систолическая скорость кровотока и сниженный диастолический поток), что соответствует идее локального спазма и ишемии. Интересно, что в недавних работах сообщается об увеличении жёсткости не только самого узкого узелка, но и в целом поражённой мышцы по сравнению со здоровой. Это может означать, что триггерная точка влияет на тонус всей мышцы, делая её менее эластичной.
Дисфункция моторной концевой пластинки
Морфологической предпосылкой триггерной точки считается нарушение в нервно-мышечном синапсе. Хотя синапс не виден макроскопически, его функциональная аномалия проявляется в виде вышеупомянутой спонтанной электрической активности.
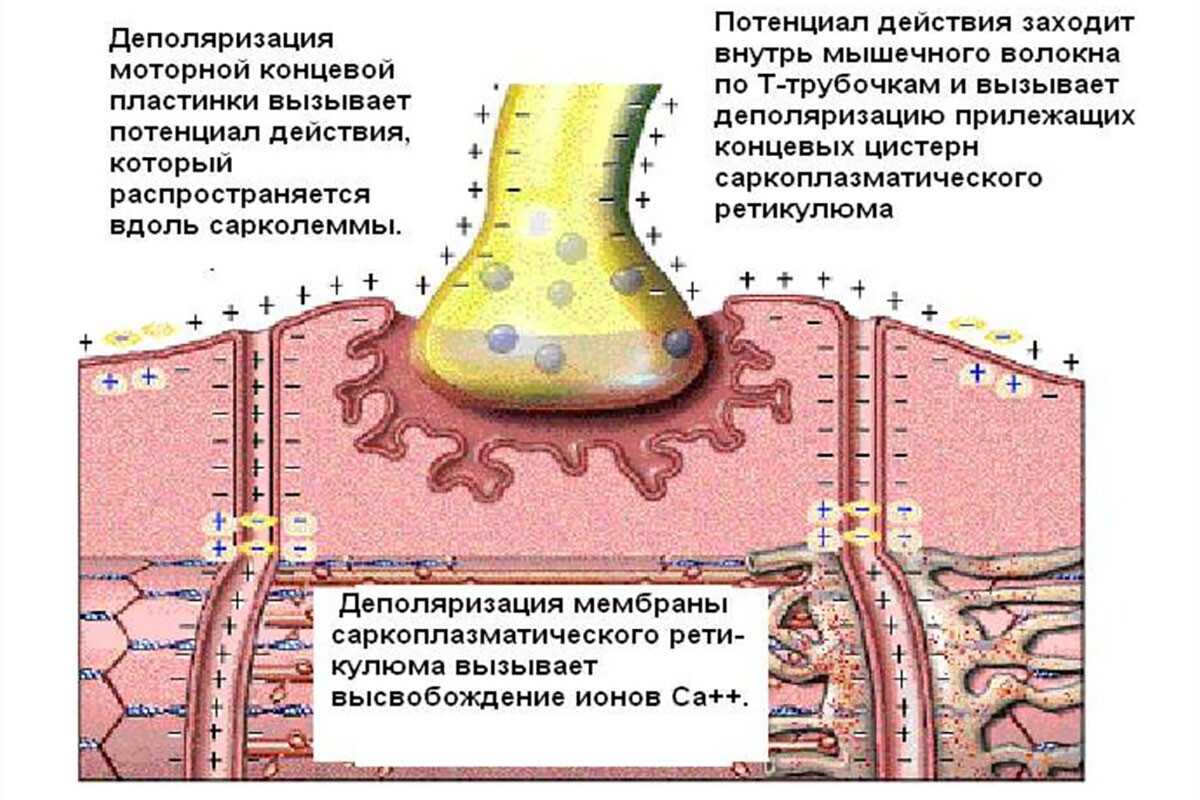
Предполагается, что в ТТ наблюдается локальный дефицит ацетилхолинэстеразы (фермента, разрушающего ацетилхолин) или повышенное выделение ацетилхолина моторным нейроном. Это подтверждается пятикратным увеличением амплитуды миниатюрных концевых потенциалов (шум эндплейта) в области триггеров по сравнению с нормой, найденным в экспериментах [7]. То есть моторные бляшки в триггерной зоне структурно и функционально изменены, что является морфологическим коррелятом интегрированной гипотезы.
Изменения в соединительной ткани и фасциях
Хотя триггерные точки определяются в мышцах, окружающие фасции и соединительная ткань также могут меняться. Хроническое напряжение мышцы приводит к утолщению отдельных перегородок, появлению микроадгезий между мышечными волокнами и фасцией. В зоне триггера иногда обнаруживают участки фиброза – замещение части мышечных волокон соединительной тканью (особенно при очень старых триггерных точках).
Это может закреплять патологию, делая узелок постоянным. Кроме того, в исследованиях на животных при хронической ноцицепции от мышцы отмечалось прорастание симпатических нервных волокон в область вокруг моторных бляшек, что может усиливать патологическую связь мышцы с вегетативной системой (но это пока не до конца изучено).
Морфологические изменения в центральной нервной системе
При длительном миофасциальном болевом синдроме происходят и объективные изменения в ЦНС. Эксперименты на животных и нейровизуализация у людей свидетельствуют о структурной нейропластичности: в спинном мозге может увеличиваться количество активированных микроглиальных клеток (маркер нейровоспаления при хронической боли), в головном мозге – наблюдаться перестройка корковых представительств. Например, при хронической боли в руке меняется соматотопическая организация сенсомоторной коры (явление, схожее с фантомными болями и болями при ампутациях).
В случае МФБС предполагается, что повторная афферентация от триггеров способна расширять зоны проекции в коре, что проявляется более расплывчатой локализацией боли пациентом.
ФМРТ-исследования хронической мышечной боли показывают активацию не только болевых сенсорных зон, но и эмоционально-аффективных областей (миндалевидного тела, островка), причём при терапевтическом обезболивании активация этих структур уменьшается.
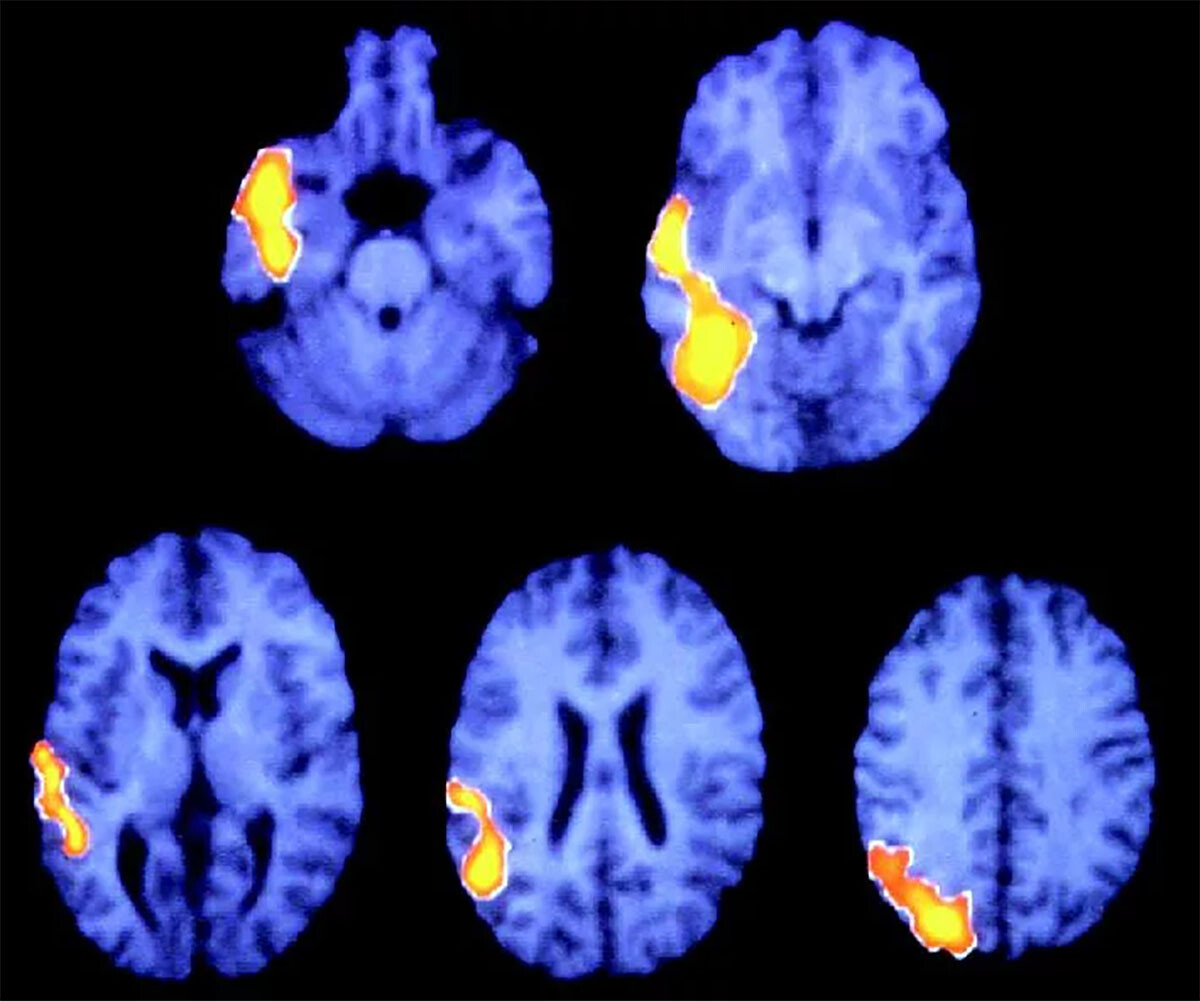
Резюмируя, морфология МФБС включает локальные изменения в мышце (узелки из сокращённых саркомеров, ишемия, воспалительный биохимический «бульон»), которые видоизменяют свойства мышцы (повышают жёсткость, снижают выносливость) и меняют работу нервных окончаний (патологическая активность синапсов). На уровне нервной системы хронический импульс от этих узелков приводит к синаптической пластичности (нейроны заднего рога увеличивают рецептивные поля, меняют экспрессию рецепторов) и может вовлекать вышележащие структуры. Все эти морфологические находки подкрепляют описанные патофизиологические механизмы, делая их осязаемыми: можно сказать, что триггерная точка – это не только функциональная, но и структурная единица патологии.
Биомеханические и функциональные аспекты отражённой боли
Биомеханические механизмы при МФБС связаны с тем, как триггерные точки и связанные с ними изменения в мышце влияют на движение, нагрузку и функционирование опорно-двигательной системы. Эти эффекты, в свою очередь, могут способствовать как возникновению, так и поддержанию отражённых болей.
Нарушение функции мышцы с триггерной точкой
Мышца, содержащая триггерную точку, обычно находится в состоянии частичного сокращения (наличие напряжённого тяжа). Это приводит к снижению её эластичности и сократительной способности. Клинически проявляется ограничением диапазона движений и слабостью поражённой мышцы
Например, при триггерной точке в подвздошно-поясничной мышце может ухудшаться разгибание бедра и снижаться сила сгибания тазобедренного сустава. Ослабленная мышца не справляется с обычной нагрузкой, заставляя другие мышцы компенсаторно перенапрягаться – формируется порочный круг: одна перегруженная мышца с ТТ перегружает смежные мышечные группы, в которых тоже могут появиться триггеры (спутниковые ТТ, как описано выше).
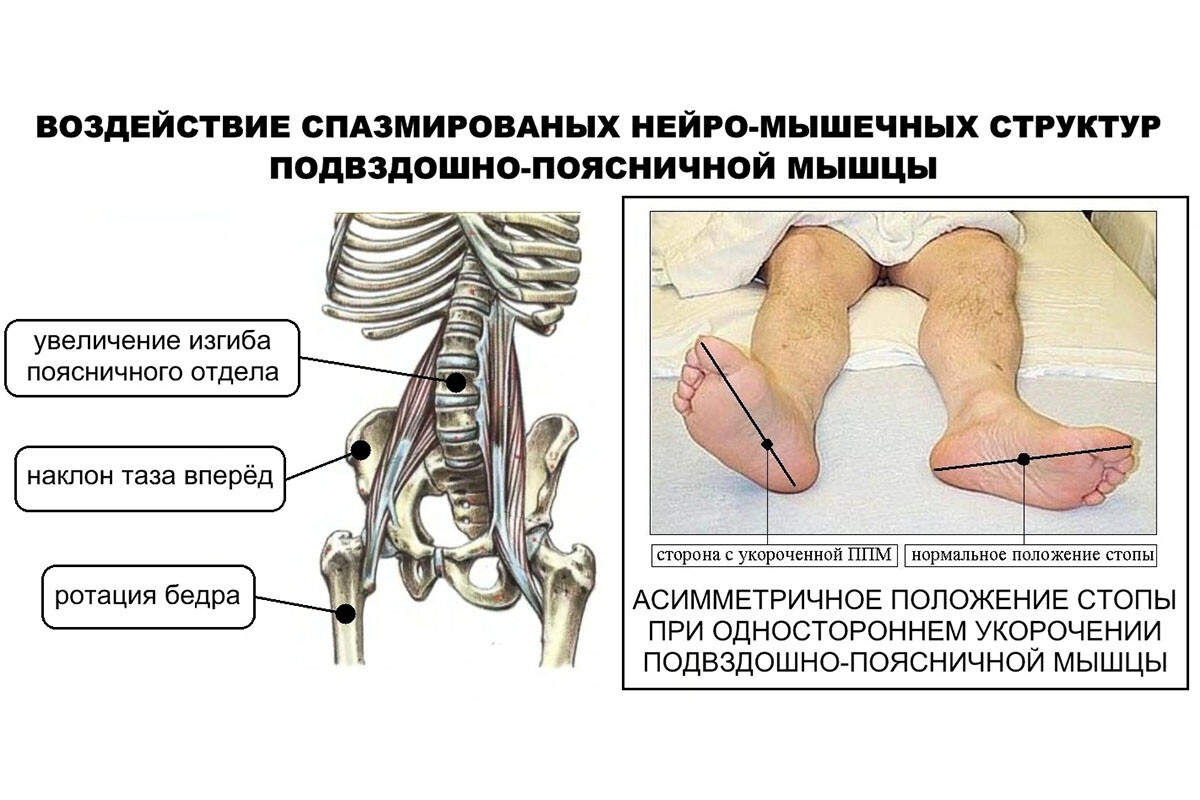
Таким образом, биомеханическая дисфункция одной мышцы распространяется по кинематической цепи, вовлекая новые участки и тем самым расширяя зону боли.
Изменение двигательного стереотипа и осанки
Если какая-то мышца болезненна, организм рефлекторно щадит её, меняя позу или характер движения. Например, при болевом триггере в правой грудинно-ключично-сосцевидной мышце пациент может держать голову слегка наклонённой влево, чтобы разгрузить правую сторону. Эти компенсации приводят к нарушению осанки и асимметрии, что создает неравномерные нагрузки на позвоночник и конечности. В результате могут появляться новые болевые точки уже в других местах purely из-за механической перегрузки. Таким образом, отражённая боль может поддерживаться биомеханически – через неправильные двигательные паттерны, сформировавшиеся из-за исходной боли.
Влияние триггерных точек на суставы и связки
Сокращённый мышечный тяж постоянно тянет за места прикрепления – сухожилия и связки. Это может вызывать болезненность в области суставов, хотя сама причина находится в мышце. Например, триггерные точки в мышцах ротаторной манжеты плеча могут вызывать ощущение боли глубоко в плечевом суставе или даже локте. Пациенту кажется, что у него проблема в суставе, хотя при обследовании сустав интактный – боль «отражённая» от мышцы.

Данный эффект объясняется тем, что локальное сокращение мышечных волокон тянет сухожилие, вызывая раздражение проприорецепторов и периоста в области прикрепления, что ощущается как глубинная суставная боль.
На практике описаны случаи, когда упорное лечение «боли в суставе» было безуспешным, пока не обнаруживали миофасциальный источник боли в мышце. Такова, к примеру, часто встречающаяся ситуация с болью в области колена при отсутствии явной патологии коленного сустава – причиной нередко оказываются триггеры в мышцах бедра (четырёхглавая, двуглавая мышцы), дающие отражённую боль в колено.
Снижение координации и изменение кинематики движений
Даже латентные (безболезненные) триггерные точки могут влиять на координацию движений. Исследования показали, что при наличии триггерной точки в мышце наблюдается повышенная фоновая активность этой мышцы и её быстрое утомление при нагрузке [6].
Это означает, что мышца работает неэкономично, раньше устает и может «включаться» в работу тогда, когда в норме должна быть расслаблена. Нарушается слаженность работы мышц-антагонистов и синергистов. В результате движения могут стать менее точными, появляется дрожание, чувство напряжения.
Например, триггер в разгибателях предплечья может приводить к снижению точности движений кисти, к ощущению слабости хвата – всё это даже без выраженной боли. Если же боль присутствует, то мозг дополнительно «отключает» некоторую часть двигательных единиц (болевое ингибирование), что ещё больше ослабляет мышцу. Все эти факторы изменяют биомеханику не только отдельного сустава, но и всего движения в целом.
Внутримышечная координация и распределение нагрузки
В нормальной мышце моторные единицы чередуются и распределяют нагрузку. При наличии триггерной точки часть волокон постоянно занята (спазмирована) и не участвует эффективно в движении. Остальным волокнам приходится брать на себя большую нагрузку, что ведёт к их перегрузке. Это частично объясняет феномен, почему в мышце с триггерной точкой снижается порог усталости [6], работоспособных волокон меньше, они быстрее истощаются. Таким образом, триггерная точка нарушает внутримышечный баланс, делая мышцу слабым звеном в движении и перенапрягая соседние структуры.
Подводя итог, биомеханические аспекты МФБС заключаются в том, что триггерные точки и вызванные ими изменения (спазм, боль, слабость) искажают нормальную механику движений. Это приводит к перегрузке одних структур и разгрузке других, к компенсаторным и зачастую вредным изменениям позы и движений. Эти биомеханические нарушения не только следствие боли, но и обратная причинно-следственная связь: они сами поддерживают патологию, вызывая новые триггеры и боли.
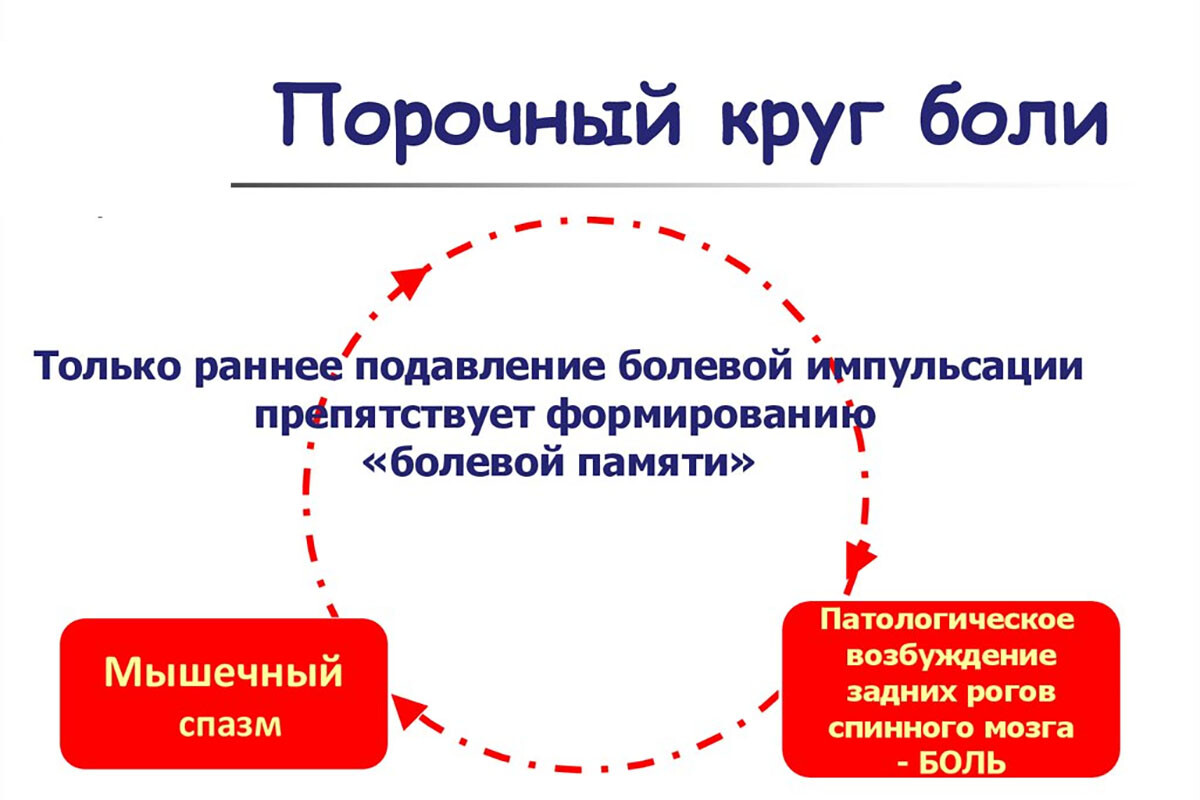
Поэтому в терапии МФБС наряду с устранением боли (например, инактивцией ТТ) обязательно уделяется внимание восстановлению правильной биомеханики – упражнениям, растяжкам, коррекции осанки, чтобы разорвать порочный круг «боль – дисфункция – боль».
Заключение
Миофасциальный болевой синдром и феномен отражённых болей при нём – сложный мультифакторный процесс, обусловленный взаимодействием периферических и центральных механизмов.
Механизм формирования отражённой боли можно описать следующим образом: локальный патологический очаг в мышце (триггерная точка) генерирует ноцицептивные импульсы (из-за локальной контрактуры и высвобождения болевых медиаторов) – эти импульсы поступают в спинной мозг, где за счёт сегментарной конвергенции активируют нейроны, связанные не только с данной мышцей, но и с другими структурами – происходит центральная проекция боли на отдалённые зоны.
При достаточной интенсивности и длительности стимуляции развивается центральная сенситизация: спинальные нейроны расширяют своё поле восприятия и усиливают передачу сигнала, что закрепляет отражённую боль как хроническое явление.
Причины возникновения этого процесса лежат в появлении самой триггерной точки – обычно вследствие мышечного перенапряжения, травмы, статической нагрузки или иных факторов, нарушающих нормальную работу мышцы. Триггерная точка – «спусковой крючок» болевого синдрома. В условиях хронического стресса, нагрузок и при наличии предрасполагающих факторов (постуральных, эмоциональных, системных) триггерные точки формируются легче и могут существовать длительно, периодически активируясь и вызывая отражённые боли.
Анатомические механизмы обеспечивают структурную основу: общая иннервация сегмента объясняет, почему боль отражается в определённые зоны (дерматомы, миотомы), соответствующие данному сегменту. Физиологические механизмы включают высвобождение медиаторов боли в мышце, активацию ноцицепторов, рефлекторные спинальные ответы и пластические изменения в ЦНС (сенситизация), которые подтверждены исследованиями (повышение субстанции P, CGRP, возбуждение WDR-нейронов и др.).
Морфологически миофасциальная триггерная точка – это участок локального спазма и ишемии в мышечной ткани с биохимическим дисбалансом, а при хронической боли наблюдаются и структурные изменения нейронов (нейроанатомические корреляты центральной сенситизации). А, биомеханически триггеры нарушают нормальную работу мышцы и опорно-двигательного аппарата, что ведёт к порочным кругам перегрузки и формирования новых болевых зон.
Современные теории, такие как интегрированная гипотеза триггерных точек (дисфункция моторной бляшки с энергетическим кризисом) и концепция центральной (спинальной) сенситизации, дополняют друг друга и вместе объясняют клинические проявления МФБС. Нейрофизиологические исследования (микродиализ, ЭМГ, ФМРТ) подтверждают наличие как периферической, так и центральной составляющей: в триггерах обнаружены повышенные уровни болевых веществ, а у пациентов с хронической миофасциальной болью выявляются признаки вовлечения центральных механизмов (расширенные зоны боли, эффективность централизованных анальгетиков и пр.).
Понимание этих механизмов имеет не только академический интерес, но и практическое значение. Осознание того, что отражённая боль – это центральный феномен, инициированный периферическим раздражителем, подсказывает комплексный подход к лечению: нужно работать и с мышцей (разрушая триггер, убирая источник импульсов), и с центральной нервной системой (снижая сенситизацию, например, методами физиотерапии, влиянием на стресс, использованием центрально действующих анальгетиков при необходимости).
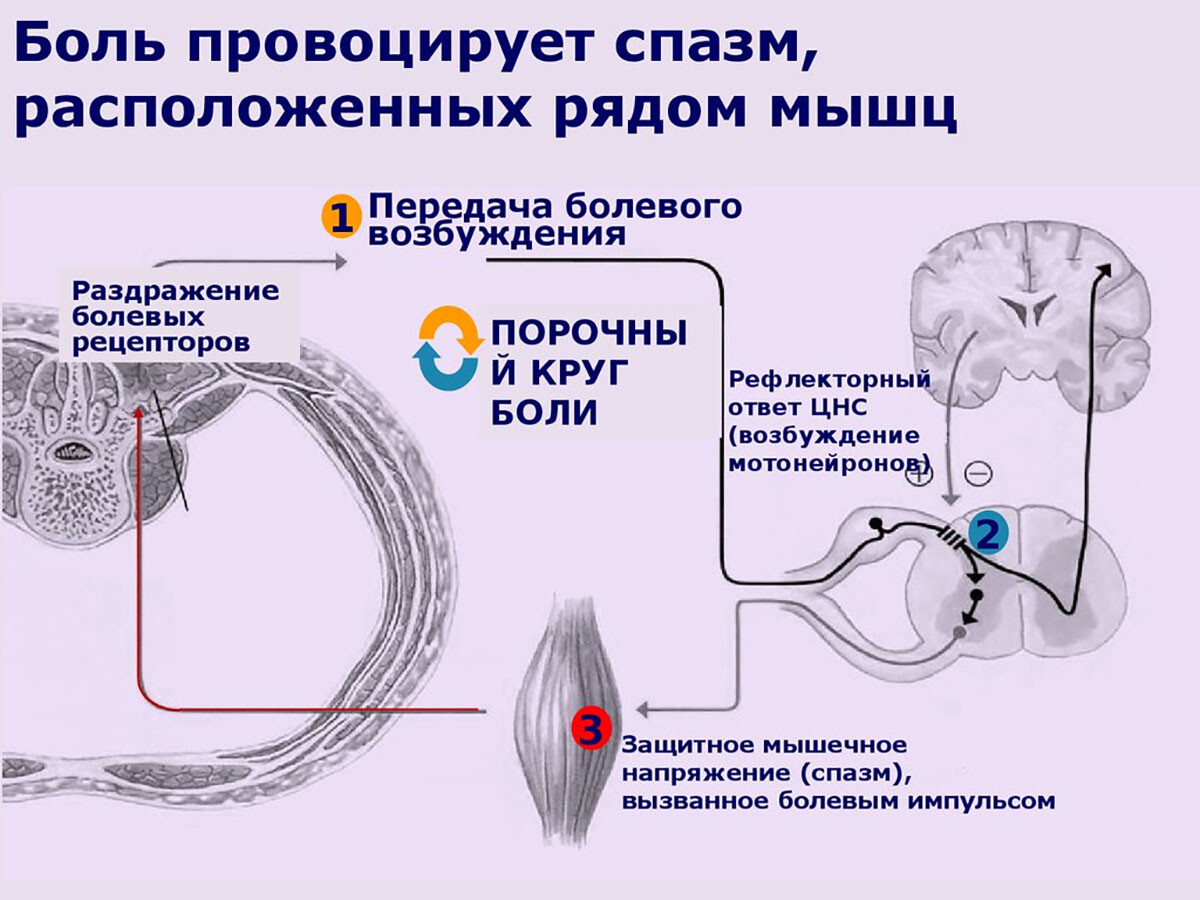
Точно так же, учёт анатомо-сегментарных связей позволяет специалисту правильно искать источник отражённой боли (зная характерный паттерн, можно найти ответственную мышцу), а коррекция биомеханических нарушений – предотвратить рецидивы.
Миофасциальный отражённый болевой синдром – яркий пример сложного нейробиологического явления, где периферическое и центральное сплетаются воедино. Продолжающиеся исследования в области нейрофизиологии боли и мышечной патофизиологии проливают свет на тонкие механизмы этого состояния, приближая нас к более эффективным методам диагностики и терапии. Уже сейчас ясно, что ключ к пониманию – в интеграции знаний: от молекулярных процессов в мышечном волокне до сегментарной нейроанатомии и центральных нейросетей боли. Такой целостный подход позволяет объяснить, как маленький узелок в мышце способен отдаваться болью по всему телу, и как разорвать этот порочный круг боли.
Список литературы
- Myofascial trigger points: peripheral or central phenomenon? - PubMed
- Mechanisms of Myofascial Pain - PMC
- Myofascial Pain Syndrome: A Nociceptive Condition Comorbid with Neuropathic or Nociplastic Pain
- Frontiers | Referred pain: characteristics, possible mechanisms, and clinical management
- Myofascial pain syndrome and sensitization
- Biochemicals associated with pain and inflammation are elevated in sites near to and remote from active myofascial trigger points - PubMed
- Simons' integrated hypothesis of myofascial trigger point.
Материалы без оплаты
Актуальные события
По подписке 180+ уроков
для начинающихДля специалистов 9 месяцев 150 уроков
Неврология Вегетатика


авторизуйтесь